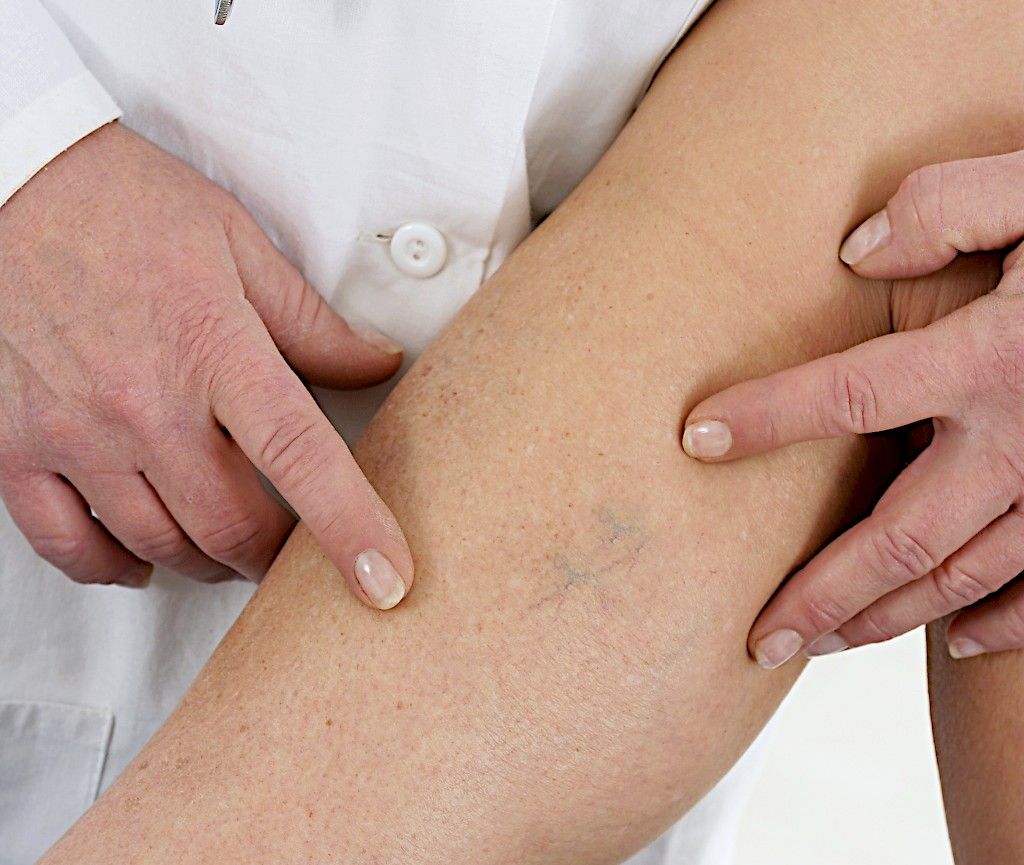
Laskimotukoksia esiintyy väestössä vuodessa noin kahdella henkilöllä tuhannesta. Asiantuntijat varoittavat pitkistä lentomatkoista ja staattisesta istumatyöstä. Mikä laskimotukos oikeastaan on ja miten sen tunnistaa? Kysymyksiin vastaa keuhkosairauksien ja allergologian erikoislääkäri Kirsi Laasila.
Mikä laskimotukos on ja mikä sen aiheuttaa?
– Syvän laskimotukoksen eli veritulpan aiheuttaa veren hyytyminen laskimoissa. Syinä tukokseen ovat suonen seinämän vaurio, hidastunut veren virtaus tai lisääntynyt tukosalttius. Kun veren virtaus hidastuu, laskimoon alkaa muodostua hyytymää. Yleisimmin laskimotukos syntyy alaraajoihin, mutta harvemmin myös pään ja kaulan alueelle, yläraajoihin tai vatsan alueelle suolistoon ja maksaan.
– Laskimotukoksen riskinä on, että tukos irtoaa ja kulkeutuu keuhkoon, jolloin syntyy keuhkoveritulppa. Keuhkoveritulppa voi olla hengenvaarallinen, jos tukos on laaja-alainen ja hoitoonpääsy viivästyy. Läheskään kaikki eivät kuitenkaan saa keuhkoveritulppaa.
Mitkä ovat laskimotukokselle altistavia tekijöitä?
– Tyypillisiä altistavia tekijöitä ovat pitkät, yli 6 tunnin auto-, juna- ja lentomatkat. Lennolla ja autossa usein istutaan ahtaasti, jolloin laskimoveren paluu jaloista ylös sydämeen hidastuu. Muita altistavia tekijöitä ovat istumatyö, ylipaino, tupakointi, leikkaukset, pitkä vuodelepo, kipsihoito, ehkäisypillerit, raskaus ja synnytyksen jälkeinen kuuden viikon lapsivuodeaika, syöpäsairaudet ja niiden hoito, suonikohjut sekä aikaisempi tukos. Myös yli 60 vuoden ikä nostaa riskiä saada laskimotukos. Yleensä tukoksen ilmaantumiseen liittyy jokin edellä mainituista altistavista tekijöistä. Tukosvaara suurenee merkittävästi, jos riskitekijöitä esiintyy useita samanaikaisesti.
– Osalla tukoksen sairastaneista todetaan jokin hyytymistekijäpoikkeavuus. Se voi olla perinnöllinen tai johonkin sairaustilaan liittyvä veren ominaisuus. Jos potilaalla todetaan veritulppa, on tärkeää selvittää syyt sen takana, jotta mahdollinen tukosalttius voidaan selvittää. Jos perinnöllinen hyytymistekijäpoikkeavuus löytyy, tutkitaan myös ensimmäisen asteen sukulaiset eli sisarukset, vanhemmat ja lapset. Tukosalttius todetaan verikokeilla, joita tekevät muun muassa HUS ja SPR Veripalvelu.
Mitä oireita laskimotukoksessa on?
– Laskimotukos aiheuttaa yleensä oireita, jonka johdosta potilas lähtee lääkäriin. Yleisoireina voi ilmaantua lämpöilyä, huonovointisuutta ja suorituskyvyn heikkenemistä. Paikallisoireina tavallisimmin ovat alaraajojen kipu ja turvotus. Jalka saattaa turvota toispuoleisesti ja kipu tuntuu kävellessä reidessä tai pohkeessa. Myös levossa voi tuntua kipua. Iho voi punoittaa ja kuumottaa. Laskimotukoksen erottaa tavallisesta rasituskivusta, koska kipu pahenee eikä häviä.
– Keuhkoveritulpassa puolestaan oireina voi olla äkillinen tai vähitellen kehittyvä hengenahdistus, rintakipu, huimaus, pyörtyminen, nopea pulssi ja verenpaineen lasku. Hengenahdistus tuntuu etenkin rasituksessa, mutta voi tuntua myös levossa. Oireet voivat joskus olla vähäisiäkin.
Miten tukoksia hoidetaan?
– Tukos todetaan kaikukuvauksella. Jos tukoksen todennäköisyys ei ole kovinkaan suuri, voidaan määrittää D-dimeeriarvo verikokeella, joka negatiivisena varsin luotettavasti poissulkee tukoksen mahdollisuuden. Jos tukos on hankala tai laaja-alainen, voidaan tehdä varjoainekuvaus. Vaikeissa tapauksissa käytetään veritulpan liuotushoitoa. Jos potilaalla on oireita, laskimotukoksen perushoitona ovat jalan kohoasento ja sitominen. Lisäksi käytetään päivittäin tukisukkaa tai -sidosta.
– Hoitona tukokseen on hyytymistä estävä lääkehoito. Hoito aloitetaan pienimolekyylisellä hepariinilla 1–2 kertaa päivässä ruiskulla ihon alle. Samaan aikaan aloitetaan veren hyytymistä vähentävä verenohennushoito varfariini-lääkkeellä (Marevan). Hepariini voidaan lopettaa, kun INR-arvo on sopivalla tasolla. Verenohennushoito jatkuu 3–12 kuukautta. Vuosikausia jatkuvaa verenohennushoitoa käytetään, jos perinnöllisistä tai muista syistä veritulppien vaara on suuri. Uutena lääkevaihtoehtona on myös tablettimuotoinen rivaroksabaani (Xarelto). Lääkettä otetaan alkuun 3 viikon ajan kaksi tablettia päivässä ja loput suunnitellusta hoitoajasta yksi tabletti päivässä. Kelan peruskorvauksen saa lääkkeelle kuuden kuukauden ajan.
Miten laskimotukoksia voi ehkäistä?
– Leikkauksien jälkeen tukoksia ennaltaehkäistään lääkehoidolla. Laskimotukoksen riskiä voi itse pienentää välttämällä pitkään istumista. Pitkillä lennoilla voi käyttää lentosukkia, jotka tehostavat laskimoveren paluuta raajassa. Lentomatkalla tulisi nousta välillä ylös ja jaloitella. Myös jalkajumppaliikkeet parantavat veren virtausta. Lentokoneessa matkustamon ilma on hyvin kuivaa, joten nestettä tulisi nauttia 1 desilitra tunnissa normaalitarpeen lisäksi, joka on 2–2,5 litraa päivässä. Vältä nukkumasta koko lentomatkaa kippurassa asennossa.
– Huolehdi, että mahdolliset sydän- ja verisuonitautien riskitekijät ovat hyvässä hallinnassa. Hoida tulehdustaudit varhain. Lopeta tupakointi, harrasta liikuntaa ja vältä ylipainoa. Kerro tukosalttiudesta hoitohenkilökunnalle joutuessasi sairaalahoitoon.
Voiko tukos uusia?
– Tukoksen uusimiseen vaikuttavat riskitekijät ja se, minkälaisessa tilanteessa tulppa on tullut. Noin 5–30 prosentilla tukos uusiutuu. Riski on suurempi, jos altistavia tekijöitä on useita samanaikaisesti. Tukos uusii tavallisesti 1–3 kuukauden päästä hoidon lopettamisesta. Jos tukoksen on aiheuttanut ohimenevä syy, kuten leikkaus tai kipsi, on riski pienempi, kuin jos tukoksen syy on epäselvä.
Kuinka iso tukosriski ehkäisypillereissä on?
Yhdistelmäehkäisypillerit ja erityisesti niiden sisältämä estrogeeni lisäävät tukosriskiä. Keltarauhashormonivalmisteita käytetään ehkäisyssä potilailla, joilla on ollut tukoksia. Ehkäisyvalmistetta valittaessa selvitetään potilaan mahdolliset riskitekijät. Karkeasti sanottuna ehkäisypillereitä käyttävistä neljä tuhannesta saa tukoksen, kun normaalisti luku on yksi tuhannesta. Tänä päivänä ehkäisypillerit ovat kuitenkin turvallisempia, kuin esimerkiksi 20 vuotta sitten, koska hormonimäärät ovat pienempiä. Ehkäisypillereissä on hyviä hyötyjä ja niiden käytölle on lääketieteellisesti perusteltuja syitä.
Maiju Tuovinen
Kirjoittaja opiskelee journalismia Haaga-Helia ammattikorkeakoulussa.
Kuva: Panthermedia
Korjattu 4.1.2016: Yhdistelmäehkäisypillerit ja erityisesti niiden sisältämä estrogeeni lisäävät tukosriskiä. Keltarauhashormonivalmisteita käytetään ehkäisyssä potilailla, joilla on ollut tukoksia.