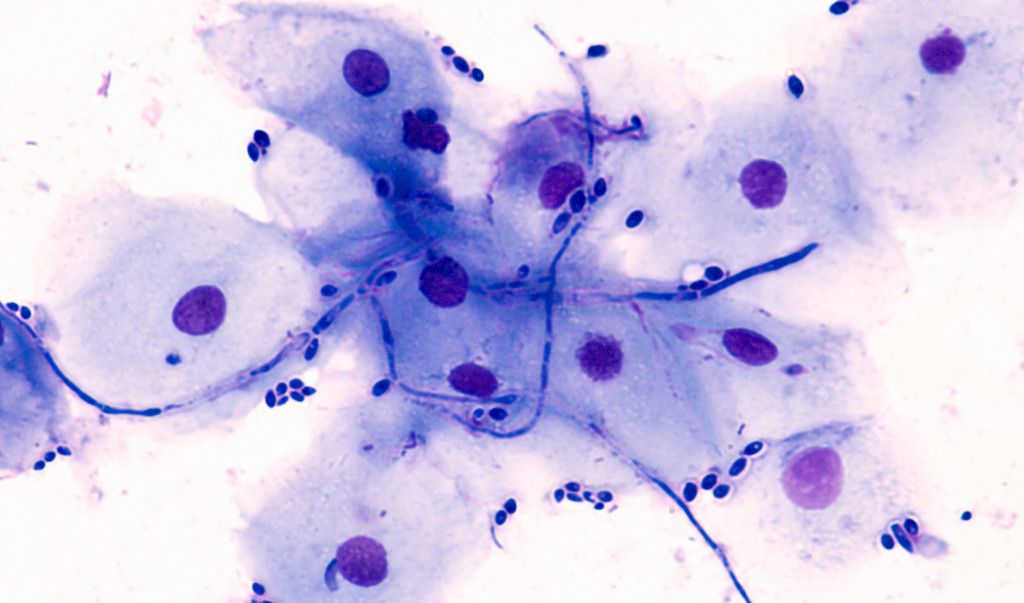
Sieni-infektioita esiintyy ihmisellä sekä pinnallisina että systeemisinä infektioina. Pinnalliset sieni-infektiot ovat yleisiä, ja niitä esiintyy paljon avoterveydenhuollossa. Harvinaisempia syviä sieni-infektioita todetaan erityisesti sairaalahoidossa olevilla potilailla, ja ne aiheuttavat merkittävää kuolleisuutta vaikeasti sairailla ja immuunipuutteisilla potilailla.
Ranskassa syvien sieni-infektioiden ilmaantuvuudeksi on raportoitu 5,9 tapausta/100 000/v. ja kuolleisuudeksi 28 % vuosina 2001‒2010 (11 Bitar D, Lortholary O, Le Strat Y ym. Population-based analysis of invasive fungal infections, France, 2001–2010. Emerg Infect Dis 2014;20(7):1149–55.). Suomesta vastaavia lukuja ei ole saatavilla. Sienet aiheuttivat 1,5 % kaikista todetuista veriviljelypositiivisista infektioista Suomessa 2004–2018 (22 Kontula KSK, Skogberg K, Ollgren J, Järvinen, Lyytikäinen O. Population-based study of bloodstream infection incidence and mortality rates, Finland, 2004–2018. Emerg Infect Dis 2021;27(10):2560–9.).
Infektioita aiheuttavat sienet jaetaan kahteen pääryhmään.
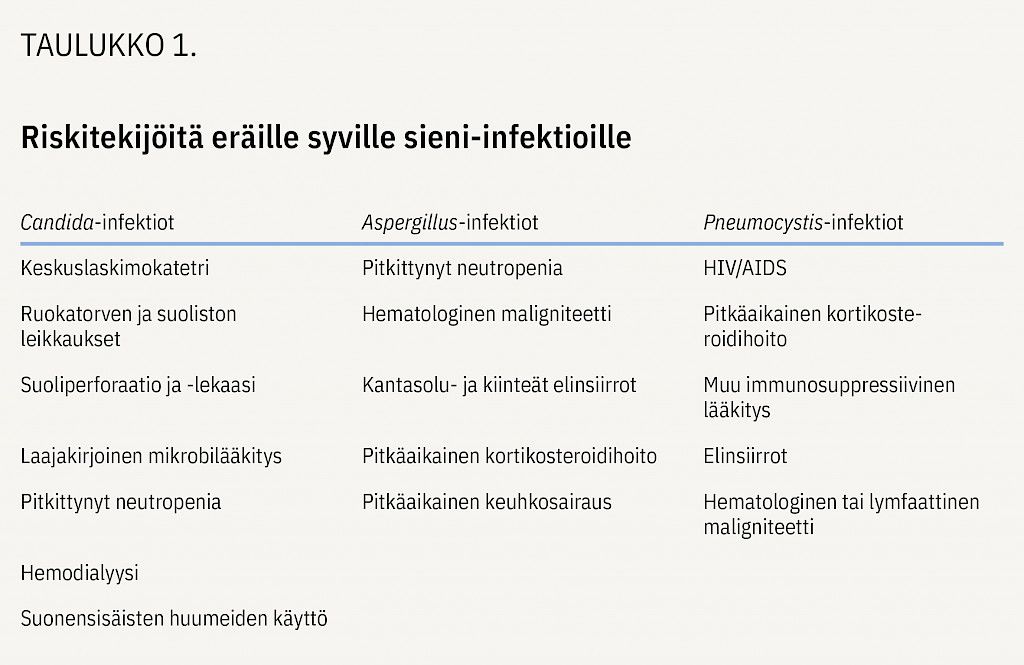
Hoitomenetelmien kehittyminen viime vuosikymmenien aikana on lisännyt immuunipuolustukseltaan heikentyneiden potilaiden määrää. Systeemisille sieni-infektioille altistavat mm. pahanlaatuiset veritaudit, kantasolu- ja kiinteät elinsiirrot, immunosuppressiiviset lääkkeet sekä pitkälle edennyt HIV-infektio (taulukko 1) (3‒6).
Syvien sieni-infektioiden esiintymiseen vaikuttavat myös mikrobilääkkeiden lisääntynyt käyttö, väestön ikääntyminen ja kansainvälinen matkailu.
Maailmassa arvioidaan olevan sienilajeja yli miljoona, mutta vain muutama sata kykenee aiheuttamaan infektioita ihmisille (77 Köhler JR, Casadevall A, Perfect J. The spectrum of fungi that infects humans. Cold Spring Harb Perspect Med 2014;5(1):a019273.). Suurin osa systeemisistä sieni-infektioista esiintyy heikkokuntoisilla ja immuunipuutteisilla potilailla. Vain muutamat sienilajit kykenevät aiheuttamaan infektioita aiemmin terveille ihmisille. Näitä todellisia patogeenejä ovat mm. Histoplasma capsulatum ja Blastomyces dermatitidis, joita esiintyy lämpimän ilmaston maissa.
Infektioita aiheuttavat sienet jaetaan kahteen pääryhmään rihma- ja hiivasieniin (taulukko 2).

Lisäksi on joukko dimorfisia sieniä, jotka voivat kasvaa joko hiiva- tai rihmamaisena ympäristön kasvuolosuhteiden mukaisesti. Sieni-infektio saa tyypillisesti alkunsa hengitysteiden tai ruoansulatuskanavan kautta (88 Jorgensen JH, Pfaller MA. Manual of clinical microbiology 11th edn, ASM Press, Washington, DC. 2015;section VI-VII:1935–2284.). Yleisiä syvien sieni-infektioiden aiheuttajia ovat Candida-, Aspergillus-, Pneumocystis- ja Cryptococcus-lajit. Nämä aiheuttavat yli 90 % maailmalla raportoiduista sieni-infektioiden aiheuttamista kuolemista (99 Brown GD, Denning DW, Gow NA, Levitz SM, Netea MG, White TC. Hidden killers: Human fungal infections. Sci Transl Med 2012;4(165):165rv13.).
Invasiivinen kandidiaasi
Candida-lajit ovat yleisimpiä opportunististen syvien sieni-infektioiden aiheuttajia (11 Bitar D, Lortholary O, Le Strat Y ym. Population-based analysis of invasive fungal infections, France, 2001–2010. Emerg Infect Dis 2014;20(7):1149–55.,99 Brown GD, Denning DW, Gow NA, Levitz SM, Netea MG, White TC. Hidden killers: Human fungal infections. Sci Transl Med 2012;4(165):165rv13.). Niitä löytyy ympäristöstä ja ihmisistä maailmanlaajuisesti. Kandidat kolonisoivat ihmisen limakalvoja sekä ihoa.
Syvä kandidiainfektio on yleensä lähtöisin potilaan omasta mikrobistosta esimerkiksi suolikanavan limakalvovaurion seurauksena, mutta myös tartunta henkilöstä toiseen on mahdollinen muun muassa sairaalaympäristössä.
Veriviljelypositiivinen kandidainfektio eli kandidemia on merkittävin systeeminen sieni-infektio Suomessa. Kandidemia diagnosoidaan veriviljelynäytteistä. Suomessa veriviljelypositiivisia hiivainfektioita todetaan 190‒250 tapausta vuodessa (1010 Tartuntatautirekisteri. Terveyden ja hyvinvoinnin laitos, Helsinki, Suomi 2021. https://thl.fi/fi/web/infektiotaudit-ja-rokotukset/seurantajarjestelmat-ja-rekisterit/ tartuntatautirekisteri/tartuntatautien-esiintyvyystilastot/veri-ja-selkaydinnesteloydokset.). Helsingin ja Uudenmaan sairaanhoitopiirissä (HUS) kandidemioita todettiin 2007‒2016 vuosittain 30‒50 tapausta (1111 Ala-Houhala M, Valkonen M, Kolho E, Friberg N, Anttila VJ. Clinical and microbiological factors associated with mortality in candidemia in adult patients 2007–2016. Infect Dis (Lond) 2019;51(11–12):824–30.). Ilmaantuvuus Suomessa on ollut 2,9 tapausta/100 000/v. (1212 Poikonen E, Lyytikainen O, Anttila VJ ym. Secular trend in candidemia and the use of fluconazole in Finland, 2004–2007. BMC Infect Dis 2010;10:312.).
Invasiivisessa kandidiaasissa voidaan kandidemian lisäksi todeta mm. endokardiittia, endoftalmiittia, viskeraalista kandidiaasia, spondylodiskiittiä tai meningiittiä (44 Pappas PG, Lionakis MS, Arendrup MC, Ostrosky-Zeichner L, Kullberg BJ. Invasive candidiasis. Nat Rev Dis Primers 2018;11(4):18026.). Kandidemiat ovat tyypillisesti hoitoon liittyviä infektioita. Niille altistavat erityisesti keskuslaskimokatetrin käyttö, ruokatorven ja suoliston alueen leikkaukset ja perforaatiot sekä laajakirjoisten antibioottien käyttö (44 Pappas PG, Lionakis MS, Arendrup MC, Ostrosky-Zeichner L, Kullberg BJ. Invasive candidiasis. Nat Rev Dis Primers 2018;11(4):18026.,1313 Ostrosky-Zeichner L, Sable C, Sobel J ym. Multicenter retrospective development and validation of a clinical prediction rule for nosocomial invasive candidiasis in the intensive care setting. Eur J Clin Microbiol Infect Dis 2007;26(4):271–6.,1414 Poissy J, Damonti L, Bignon A ym. Risk factors for candidemia: a prospective matched case-control study. Crit Care 2020;24(1):109.). Avohoitoperäisiä kandidemioita esiintyy lähinnä suoneen ruiskutettavia huumeita käyttävillä henkilöillä.
Kandidainfektiossa oireet ovat yleensä epäspesifisiä. Kandidemiassa tyypillistä on sahaava kuume, joka ei reagoi laajakirjoiseen mikrobilääkitykseen. Kandidemian hoidossa käytetään ensisijaisesti ekinokandiineja ja flukonatsolia (44 Pappas PG, Lionakis MS, Arendrup MC, Ostrosky-Zeichner L, Kullberg BJ. Invasive candidiasis. Nat Rev Dis Primers 2018;11(4):18026.).
Candida-lajeja tunnetaan yli 200, ja yli 30 lajin tiedetään aiheuttaneen infektioita ihmisille (1515 Brandt ME, Lockhart SR. Recent taxonomic developments with candida and other opportunistic yeasts. Curr Fungal Infect Rep 2012;6(3):170–7.). Kuitenkin vain viisi lajia – C. albicans, C. glabrata, C. parapsilosis, C. tropicalis ja C. krusei – aiheuttavat yli 90 % kandidemioista (1111 Ala-Houhala M, Valkonen M, Kolho E, Friberg N, Anttila VJ. Clinical and microbiological factors associated with mortality in candidemia in adult patients 2007–2016. Infect Dis (Lond) 2019;51(11–12):824–30.,1616 Toda M, Williams SR, Berkow EL ym. Population-based active surveillance for culture-confirmed candidemia - four sites, United States, 2012–2016. MMWR Surveill Summ 2019;68(8):1–15.,1717 Marchetti O, Bille J, Fluckiger U ym. Epidemiology of candidemia in Swiss tertiary care hospitals: secular trends, 1991–2000. Clin Infectious Dis 2004;38(3):311–20.). C. albicans on niistä yleisin.
Viime vuosina Suomessa muut kuin C. albicans -lajit ovat aiheuttaneet kandidemioista noin 40 %, mutta tämä osuus on ollut hitaassa kasvussa vuosikymmenen ajan (1010 Tartuntatautirekisteri. Terveyden ja hyvinvoinnin laitos, Helsinki, Suomi 2021. https://thl.fi/fi/web/infektiotaudit-ja-rokotukset/seurantajarjestelmat-ja-rekisterit/ tartuntatautirekisteri/tartuntatautien-esiintyvyystilastot/veri-ja-selkaydinnesteloydokset.). Tämä on huolestuttavaa, koska muilla Candida-lajeilla kuin C. albicansilla todetaan enemmän vastustuskykyä sienilääkkeille. C. krusei on luontaisesti vastustuskykyinen flukonatsolille, ja C. glabratan herkkyys atsoleille on alentunut (1818 Munoz P, Sanchez-Somolinos M, Alcala L, Rodriques-Creixems M, Pelaez T, Bouza E. Candida krusei fungaemia: antifungal susceptibility and clinical presentation of an uncommon entity during 15 years in a single general hospital. J Antimicrob Chemother 2005;55(2):188–93.,1919 Schwarzmüller T, Ma B, Hiller E ym. Systematic phenotyping of a large-scale Candida glabrata deletion collection reveals novel antifungal tolerance genes. PLoS Pathog 2014;10(6):e1004211.).
Invasiivinen aspergilloosi
Aspergillus-itiöitä on kaikkialla ulkoilmassa, maaperässä, vedessä ja hajoavassa orgaanisessa materiaalissa (2020 Pagano L, Akova M, Dimopoulos G, Herbrecht R, Drgona L, Blijlevens N. Risk assessment and prognostic factors for mould-related diseases in immunocompromised patients. J Antimicrob Chemother 2011;66 Suppl 1:i5–i14.). Kosteusvaurioiden ja rakennusten korjaustöiden yhteydessä itiöitä voidaan todeta myös sisäilmassa. Itiöiden sisäänhengittäminen on toistuvaa, mutta niiden tunkeutuminen kudoksiin on harvinaista ilman heikentynyttä immuunipuolustusta. Aspergillus-lajit aiheuttavat opportunistisia infektioita ja ovat yleisimpiä rihmasieni-infektioiden aiheuttajia ihmisillä. Yleisimpiä ovat A. fumigatus, A. flavus, A. niger ja A. terreus (2121 Taccone FS, Van den Abeele AM, Bulpa P ym. Epidemiology of invasive aspergillosis in critically ill patients: clinical presentation, underlying conditions, and outcomes. Crit Care 2015;19(1):7.,2222 Marr KA, Carte RA, Crippa F, Wald A, Corey L. Epidemiology and outcome of mould infections in hematopoietic stem cell transplant recipients. Clin Infect Dis 2002;34(7):909–17.).
Tärkeimpiä invasiiviselle aspergilloosille altistavia tekijöitä ovat pitkittynyt, syvä neutropenia ja heikentynyt soluvälitteinen immuniteetti. Invasiivista aspergilloosia todetaan erityisesti potilailla, joilla on pahanlaatuinen veritauti, kantasolu- tai kiinteä elinsiirto, pitkäaikainen kortikosteroidihoito, muu immunosuppressiivinen lääkitys tai pitkäaikainen keuhkosairaus (2222 Marr KA, Carte RA, Crippa F, Wald A, Corey L. Epidemiology and outcome of mould infections in hematopoietic stem cell transplant recipients. Clin Infect Dis 2002;34(7):909–17.). Aspergilloosin esiintyvyyttä Suomessa ei tarkkaan tunneta, mutta arvion mukaan Suomessa todetaan muutama kymmenen uutta invasiivista aspergilloositapausta vuodessa.
Invasiivisen aspergilloosin oireet eivät ole spesifisiä. Potilaalla todetaan usein laajakirjoiseen mikrobilääkehoitoon reagoimaton kuume. Tavallisimmin infektio todetaan keuhkoissa tai nenän sivuonteloissa. Keskushermostoinfektio, endoftalmiitti ja ihomuutokset ovat myös mahdollisia. Hoidossa käytettäviä sienilääkkeitä ovat amfoterisiini B sekä atsolijohdoksista vorikonatsoli, isavukontasoli ja posakonatsoli (2323 Thompson GR, Young JAH. Aspergillus Infections. N Engl J Med 2021;385:1496–509.).
Pneumocystis jirovecii
Pneumocystis on aiemmin luokiteltu alkueläimiin, mutta nykyisin sen katsotaan kuuluvan sieniin (2424 Edman JC, Kovacs JA, Masur H, Santi DV, Elwood HJ, Sogin ML. Ribosomal RNA sequence shows Pneumocystis carinii to be a member of the fungi. Nature 1988;334:519–22.,2525 Sokulska M, Kicia M, Wesolowska M, Hendrich AB. Pneumocysti jirovecii-from a commensal to pathogen: clinical and diagnostic review. Parasitol Res 2015;114(10):3577–85.). Ihmisille infektioita aiheuttava Pneumocystis jirovecii on maailmanlaajuisesti esiintyvä opportunistinen sieni, joka voi aiheuttaa henkeä uhkaavaa keuhkokuumetta immuunipuutteisille potilaille.
Pneumocystiksen aiheuttamaa keuhkokuumetta (PCP) todetaan erityisesti potilailla, joilla on vakava häiriö T-lymfosyyttien toiminnassa tai niiden merkittävä puute, kuten pitkälle edennyt HIV/AIDS (CD-4 lymfosyyttitaso alle 200 x E9/l) (2626 Ma L, Cissé OH, Kovacs JA. A Molecular Window into the Biology and Epidemiology of Pneumocystis spp. Clin Microbiol Rev 2018;31(3):e00009–18.). Pneumocystis-keuhkokuumeelle altistavat myös mm. pahanlaatuiset veritaudit, elinsiirrot, reumasairaudet ja immunosuppresiivinen lääkitys (2727 Roux A, Canet E, Valade S ym. Pneumocystis jirovecii pneumonia in patients with or without AIDS, France. Emerg Infect Dis 2014; 20(9):1490–7.). Ranskalaisessa tutkimuksessa se oli toiseksi yleisin syvä sieni-infektio ja tapauskuolleisuus oli 9 % (11 Bitar D, Lortholary O, Le Strat Y ym. Population-based analysis of invasive fungal infections, France, 2001–2010. Emerg Infect Dis 2014;20(7):1149–55.).
Infektio alkaa usein kuivalla yskällä ja hengenahdistuksella. Keskeisenä löydöksenä todetaan veren pienentynyt happikyllästeisyys (usein < 90 %) ja lisäksi usein lymfopenia. CRP-pitoisuus voi alkuun olla melko matalakin (luokkaa 20–100 mg/l) ja tavallisessa keuhkojen röntgenkuvassa löydökset vähäisiä, vaikka potilaalla todetaan selvä hypoksia. Keuhkojen tietokonetomografiassa tyypillisiä löydöksiä ovat ns. mattalasimuutokset. Diagnoosi perustuu tyypilliseen taudinkuvaan, kuvantamislöydökseen ja pneumocystiksen osoitukseen hengitysteiden eritteestä nukleiinihapon osoitustestillä. Hoitona käytetään sulfan ja trimetopriimin yhdistelmää, johon yhdistetään keskivaikeassa ja vaikeassa taudinkuvassa kortikosteroidi (2828 Salzer HJF, Schäfer G, Hoenigl M ym. Clinical diagnostic, and treatment disparities between HIV-infected and non-HIV-infected immunocompromised patients with Pneumocystis jirovecii pneumonia. Respiration 2018; 96(1):52–65.).
Kryptokokki-infektiot
Krypotkokit ovat maailmanlaajuisesti infektioita aiheuttavia hiivasieniä. Niistä kliinisesti merkittävin on C. neoformans (2929 Maziarz EK, Perfect JR. Cryptococcosis. Infect Dis Clin North Am 2016;30(1):179–206.). Kryptokokkoosille merkittävin altistava tekijä on pitkälle edennyt HIV/AIDS. Muita riskitekijöitä ovat mm. pitkäaikainen kortikosteroidilääkitys, elinsiirto ja hematologinen maligniteetti (2929 Maziarz EK, Perfect JR. Cryptococcosis. Infect Dis Clin North Am 2016;30(1):179–206.,3030 Beardsley J, Sorrel TC, Chen SCA. Central nervous system cryptococcal infections in non-HIV Infected patients. J Fungi (Basel) 2019;5(3):71.).
Systeemiset sieni-infektiot uhkaavat usein henkeä.
Kryptokokin aiheuttamaa meningiittiä todetaan erityisesti HIV-potilailla, joilla CD4-solut laskevat alle 100 x E9/l. (3131 Jarvis JN, Harrison TS. HIV-associated cryptococcal meningitis. AIDS 2007;21(16):2119–29.). Tehokkaan HIV-lääkityksen lisääntynyt käyttö on merkittävästi vähentänyt kryptokokkoosin ilmaantuvuutta maailmassa (3232 Park BJ, Wannemuehler KA, Marston BJ, Govender N, Pappas PG, Chiller TM. Estimation of the current global burden of cryptococcal meningitis among persons living with HIV/AIDS. AIDS 2009;23(4):525–30.,3333 Sloan DJ, Parris V. Cryptococcal meningitis: epidemiology and therapeutic options. Clin Epidemiol 2014;13(6):169–82.). Ilmaantuvuus Suomessa vuosina 2004–2018 oli 0.03 tapausta/100 000/v. eli Suomessa todettiin 1‒2 kryptokokkoosia vuodessa (3434 Toivonen A, Eriksson M, Friberg N ym. Clinical characteristics and evaluation of the incidence of cryptococcosis in Finland 2004–2018. Infect Dis (Lond) 2021;53(9):684–90.).
Kryptokokki-infektio alkaa yleensä keuhkoista. Suurimmalla osalla potilaista keuhkoinfektio paranee ennen yleisinfektiota. Keuhkojen röntgenkuvassa löydöksenä voi olla tarkkarajaisia, kalkkeutumattomia nodulaarisia muutoksia.
Immuunipuutteisilla potilailla taudinkulku on nopeampi, ja infektio voi levitä muualle elimistöön. Tyypillisin tautimuoto on aivokalvojen ja aivojen tulehdus (meningoenkefaliitti). Oireena voi esiintyä päänsärkyä, henkisen tilan muutoksia, uneliaisuutta, sekavuutta, kuumetta tai pahoinvointia. Meningiitin diagnostiikassa tärkeää on altistavien tekijöiden tunnistaminen, kuvantamistutkimukset sekä selkäydinnestenäyte. Diagnostiikassa käytetään antigeenitestiä, sieniviljelyä sekä nukleiinihaponosoitusta. Hoidossa käytettäviä sienilääkkeitä ovat amfoterisiini B, flusytosiini ja flukonatsoli (2929 Maziarz EK, Perfect JR. Cryptococcosis. Infect Dis Clin North Am 2016;30(1):179–206.).
Mukormykoosit
Mukormykoosit ovat harvinaisia rihmasieni-infektioita, joita aiheuttavat Mucorales-lahkoon kuuluvat sienet. Niissä kuolleisuus on korkea, jopa 40–60 % (3535 Roden MM, Zaoutis TE, Buchanan WL ym. Epidemiology and outcome of zygomycosis: a review of 929 reported cases. Clin Infect Dis 2005;41(5):634.). Tärkeimpiä aiheuttajia ovat Rhizopus-, Mucor- ja Lichtheimia-lajit (3636 Skiada A, Pagano L, Groll A ym. Zygomycosis in Europe: analysis of 230 cases accrued by the registry of the European Confederation of Medical Mycology (ECMM) Working Group on Zygomycosis between 2005 and 2007. Clin Microbiol Infect 2011;17(12):1859–67.,3737 Skiada A, Lass-Floerl C, Klimko N, Ibrahim A, Roilides E, Petrikkos G. Challenges in the diagnosis and treatment of mucormycosis. Med Mycol 2018; 56(Suppl 1):S93–S101.). Näitä sieniä esiintyy yleisesti ympäristössä. Mukormykooseille altistavat erityisesti pahanlaatuiset veritaudit, kantasolusiirto, kortikosteroidihoito, ja huonossa hoitotasapainossa oleva diabetes (3535 Roden MM, Zaoutis TE, Buchanan WL ym. Epidemiology and outcome of zygomycosis: a review of 929 reported cases. Clin Infect Dis 2005;41(5):634.,3636 Skiada A, Pagano L, Groll A ym. Zygomycosis in Europe: analysis of 230 cases accrued by the registry of the European Confederation of Medical Mycology (ECMM) Working Group on Zygomycosis between 2005 and 2007. Clin Microbiol Infect 2011;17(12):1859–67.). Esiintyvyyttä Suomessa ei tarkalleen tunneta, mutta tapauksia todetaan korkeintaan 10–20 vuodessa.
Mukormykoosien tautimuotoja ovat rinoserebraalinen, keuhkojen ja ihon mykormykoosi sekä levinnyt yleisinfektio. Tavallisesti infektio saa alkunsa potilaan hengittäessä ympäristön sieni-itiöitä keuhkoihin tai nenäonteloihin. Rinoserebraalisessa taudissa infektio alkaa nenän sivuonteloista ja leviää nopeasti silmäkuoppaan, kasvoihin ja aivoihin aiheuttaen etenevää nekroosia. Ensioireina voi olla toispuoleista päänsärkyä, tukkoisuutta, paikallista kipua tai kuumetta. Hoitamattomana tauti voi johtaa kuolemaan muutaman viikon kuluessa. Mukormykoosien hoidossa käytetään ensisijaisesti amfoterisiini B:tä, isavukonatsolia ja posakonatsolia (3737 Skiada A, Lass-Floerl C, Klimko N, Ibrahim A, Roilides E, Petrikkos G. Challenges in the diagnosis and treatment of mucormycosis. Med Mycol 2018; 56(Suppl 1):S93–S101.).
Endeemiset mykoosit
Endeemisiä mykooseja aiheuttavat dimorfiset sienet. Näitä ovat mm. Histoplasma capsulatum, Blastomyces dermatitidis ja Coccidioides immitis (3838 Tirado-Sanchez A, Gonzalez GM, Bonifaz A. Endemic mycoses: epidemiology and diagnostic strategies. Expert Rev Anti Infect Ther 2020;18(11):1105–17.). Endeemisiä sieniä esiintyy tietyillä alueilla tropiikissa ja subtropiikissa. Ne voivat aiheuttaa infektioita aiemmin terveille sekä henkeä uhkaavia infektiota immuunipuutteisille potilaille (3939 Pfaller MA, Diekema DJ. Epidemiology of invasive mycoses in North America. Crit Rev Microbiol 2010;36(1):1–53.).
Suomessa endeemisiä mykooseja todetaan henkilöillä, jotka ovat pidempään viettäneet aikaa endeemisillä alueilla. Heitä ovat esimerkiksi maahanmuuttajat ja luonnossa pidempiä aikoja oleskelleet matkailijat. Husissa todetaan yksittäisiä endeemisiä mykooseja 1–2 vuoden välein.
Tartunta saadaan tyypillisesti hengitysteiden kautta hengittämällä sieni-itiöitä. Primaari-infektio on keuhkoissa, ja niistä se voi levitä veriteitä pitikin muihin elimiin. Taudinkuva voi vaihdella oireettomasta tai lieväoireisesta hengitystieinfektiosta henkeä uhkaavaan levinneeseen infektioon. Infektiota epäiltäessä on tärkeää tietää matkustusanamneesi. Sienilääkityksenä käytetään ensisijaisesti itrakonatsolia ja vaikeissa tautimuodoissa amfoterisiini B:tä, mutta toisinaan hoidoksi riittää seuranta (4040 Thompson GR, Pasqualotto AC. Endemic mycoses: Expansion of traditional geographic ranges and pitfalls in management. Mycoses 2021;64(9):989–92.).
Lopuksi
Systeemiset sieni-infektiot ovat harvinaisia, mutta usein henkeä uhkaavia infektioita. Niitä esiintyy vaikeasti sairailla ja immuunipuutteisilla potilailla ja todetaan useimmiten sairaalahoidossa. Erityisesti näille infektioille altistavat kantasolu- ja kiinteät elinsiirrot, pahanlaatuiset veritaudit, immunosuppressiivisten lääkkeiden käyttö sekä pitkälle edennyt HIV/AIDS. Suomessa merkittävin systeeminen sieni-infektio on kandidemia.
Mari Ala-Houhala
LT, sisätautien ja infektiosairauksien erikoislääkäri
Veli-Jukka Anttila
dosentti, sisätautien ja infektiosairauksien erikoislääkäri, osastonylilääkäri
Hus Tulehduskeskus
Kirjoitus on julkaistu aiemmin Lääkärilehden verkkosivuilla.




